
💡この記事の要約:FACT 体幹機能検査
FACT(Functional Assessment for Control of Trunk)とは、脳卒中片麻痺患者の体幹機能を評価するために開発された、日本発の臨床評価指標です。「静的座位」だけでなく「動的座位」や「治療的動作」を含む全10項目(20点満点)で構成されています。SIASやTCTといった既存の評価法に比べ、天井効果が少なく、軽症例の変化も捉えやすい点が特徴です。臨床的意義のある最小変化量(MCID)は「4点」と報告されています。
はじめに
脳卒中者において、経験的に体幹機能の重要性が指摘され歩行との関係などが報告されています。
既存の臨床的な体幹機能検査にはSIASの体幹項目、TCT(Trunk Control Tests)などがありますが、そのうちSIASは片麻痺を要素的に捉えることができる面では優れていますが、体幹項目だけで見ると静的座位保持能力と体幹筋力しか見ることができません。
一方、TCTは機能障害と能力障害が混在していると指摘されているようで、実際の理学療法において具体的な介入の選択に結びつけられるものが少ないとされています(奥田 裕 他 2006)。
Contents
これらに対しFACTは、静的座位保持能力から動的座位保持能力など10項目の測定があり、臨床的な視点から治療介入へ結びつけやすい評価指標となっています。
また、日本人が開発者ということもあり、日本国内での学会報告や論文で多く引用されているので、国内での吟味には通じるものが多い評価法です。
関連ページ:Trunk Impairment Scale (体幹機能障害評価)について
CheckLINE登録で定期開催の
ハンドリングセミナー情報を配信中
FACTの基本概念
- 治療上で用いることができ、そのパフォーマンスが理学療法の評価治療場面から選定されている治療指向的な評価指標であること
- 結果を点数化することで対象者の変化を捉えやすい
- 特別な機器を使用せず5分以内で測定可能で体位変換もなく、負担が少ない
検査方法
採点
各検査1~10項目行い、20点満点で採点します。
測定姿勢
可能な限り両下肢を床に足底接地した端座位姿勢で行います。
測定場所
40~45cmの高さで一定の硬さの座面を保った治療台やベッドなどの場所で行います。
(経時的な変化を追っていくためにも、測定場所を統一することが望ましいです)
検査手順
・1~10項目の検査を順に検査する
・FACTは最大能力を評価するため、3回施行した際の最大パフォーマンスを代表値にする
項目1 静的端座位保持能力~上肢支持あり~
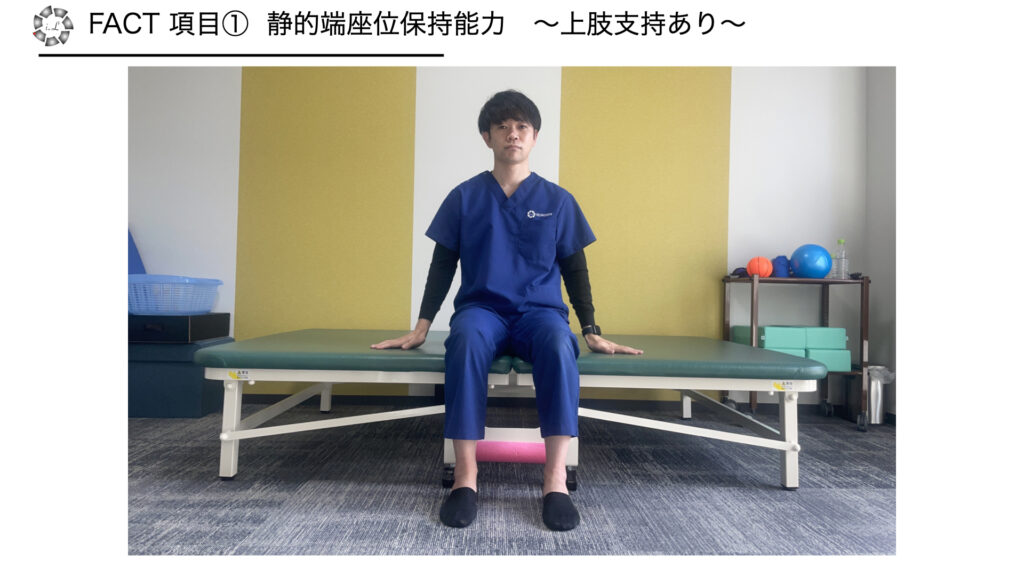
・方法:上肢で手すりや座面を保持すれば10秒端座位保持できる
・採点
0点 不可
1点 可能
項目2 動的端座位保持能力~上肢支持なし~
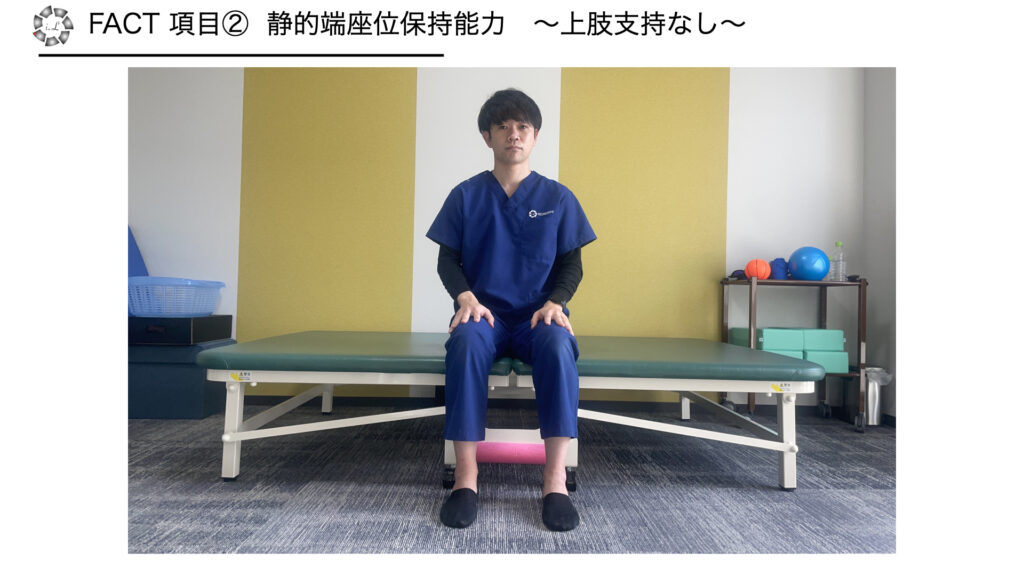
・方法:上肢で支持せずに10秒端座位保持できる
・採点
0点 不可
1点 可能
項目3 下方リーチに伴う動的座位保持能力
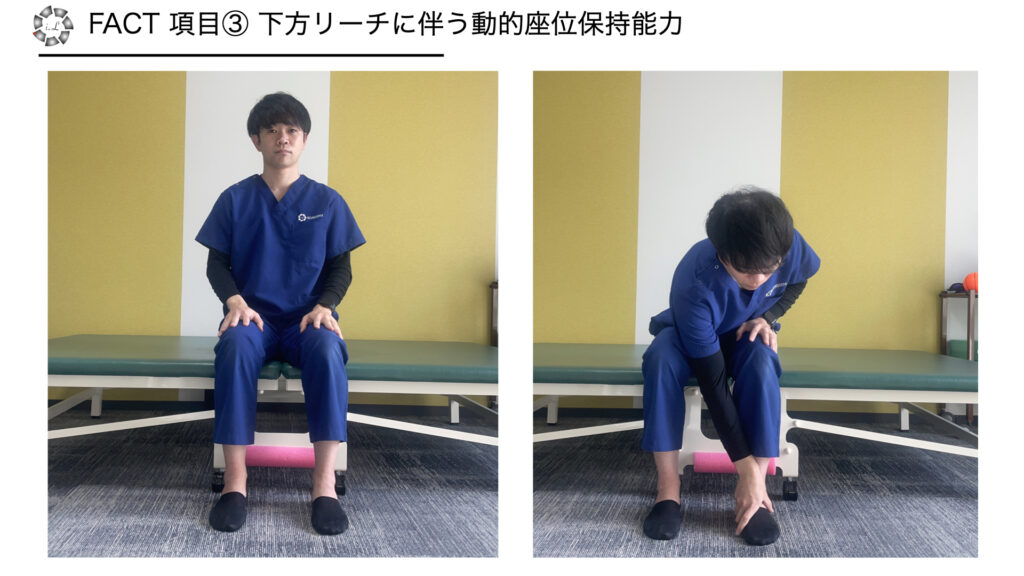
・方法:左右どちらか片側の手で反対側の足首を握り戻ることができる
※股関節内外転/内外旋しない、踵が床から離れない
※肘や手で大腿部を支えに使わない、戻る時も支えない
・採点
0点 不可
1点 可能
項目4 臀部移動に伴う動的座位保持能力
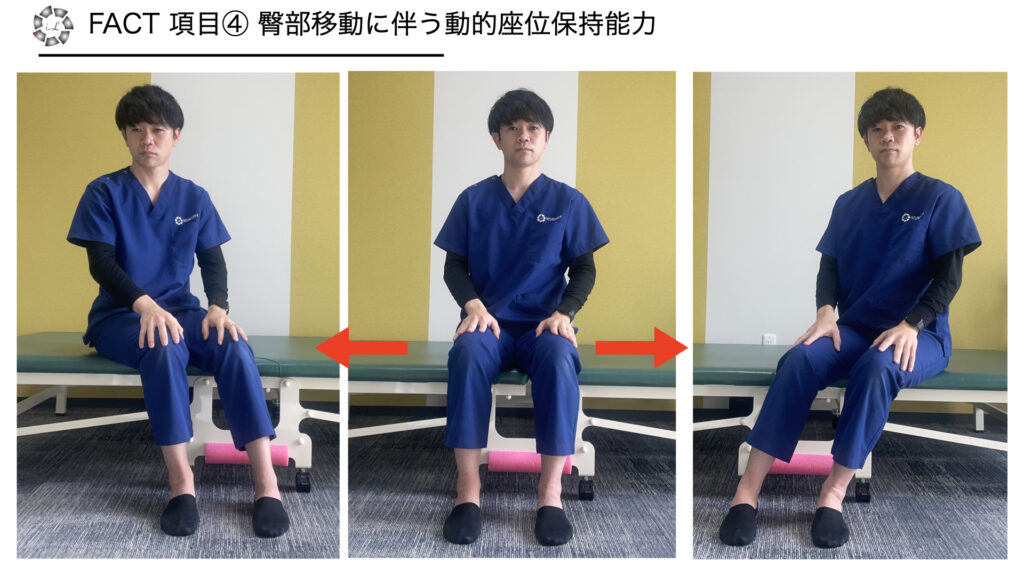
・方法:両側臀部を持ち上げながら、左右に10センチ以上移動することができる
・採点
0点 不可
2点 可能
項目5 側方への重心移動を伴う動的座位保持能力
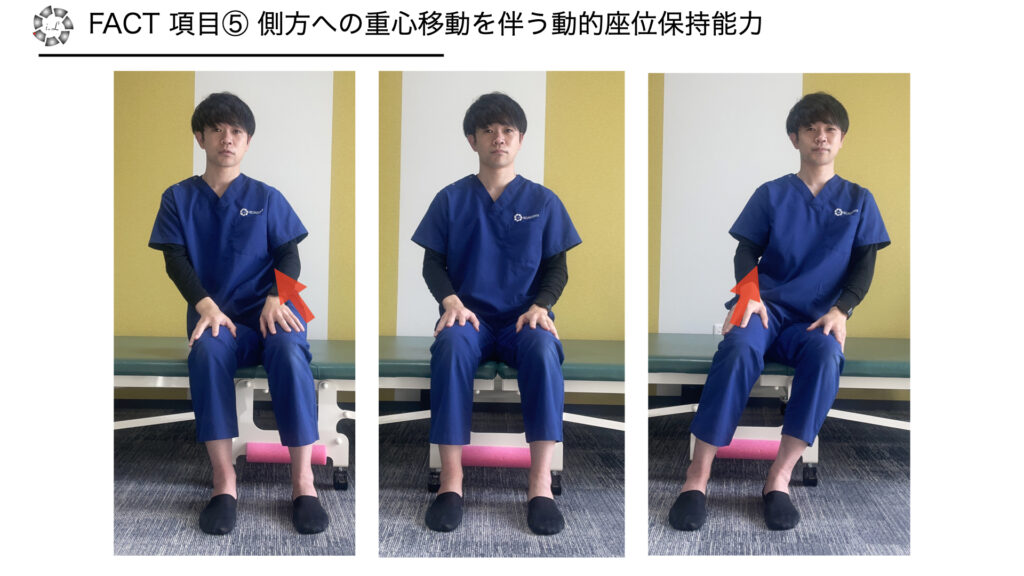
・方法:片側の臀部を挙上し3秒以上座面から離すことができる
※視覚的に離れているか確認が困難な場合は、検者の手を坐骨と座面の間に入れ、3秒ベッドから離せているかを確認すると良い
・採点
0点 不可
1点 片側可能
2点 両側可能
項目6 下肢挙上時に伴う動的座位バランス
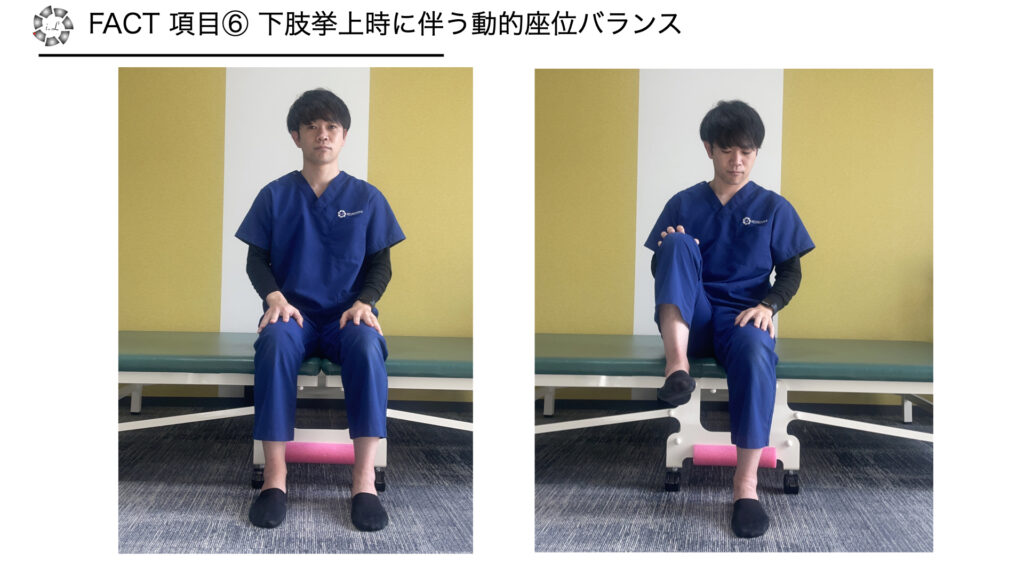
・方法:片側ずつ下肢挙上を行い3秒保つ
※踵やつま先をベッドに接触させない
※視覚的に足部が離せているか困難な場合は、大腿後面の遠位部や足底が浮いているかを手で確認し3秒保てているか判断
・採点
0点 不可
1点 片側可能
2点 両側可能
項目7 両下肢挙上に伴う動的座位保持能力

・方法:両側下肢を挙上させ3秒保つ
※踵やつま先をベッドに接触させない
※視覚的に足部が離せているか困難な場合は、大腿後面の遠位部や足底が浮いているかを手で確認し3秒保てているか判断
・採点
0点 不可
2点 可能
項目8 骨盤の前後移動に伴う動的座位バランス(お尻歩き)
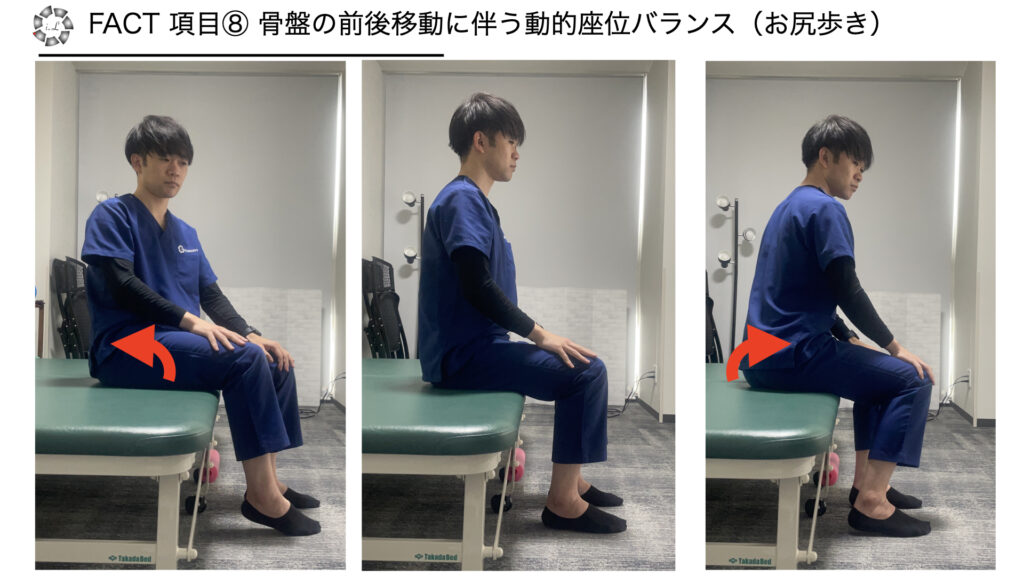
・方法:片側ずつ臀部を持ち上げ、前後どちらにもお尻歩きができる
※持ち上がった側の骨盤が移動するかを確認
※支持側の坐骨は移動しないことを確認
・採点
0点 不可
3点 可能
項目9 体幹回旋に伴う動的座位保持能力

・方法:検者は仙骨部後方20cmの座面に指を接触させる。それを肩越しに見て、1秒間隔で3回変わる検者の指の本数を答えることができる(手の形を真似できる)
※検者は1秒間隔で指の形を変え、その都度指の本数を数えてもらい、体幹回旋位を保持できるかみる
・採点
0点 不可
3点 可能
項目10 上肢挙上に伴う動的座位保持能力
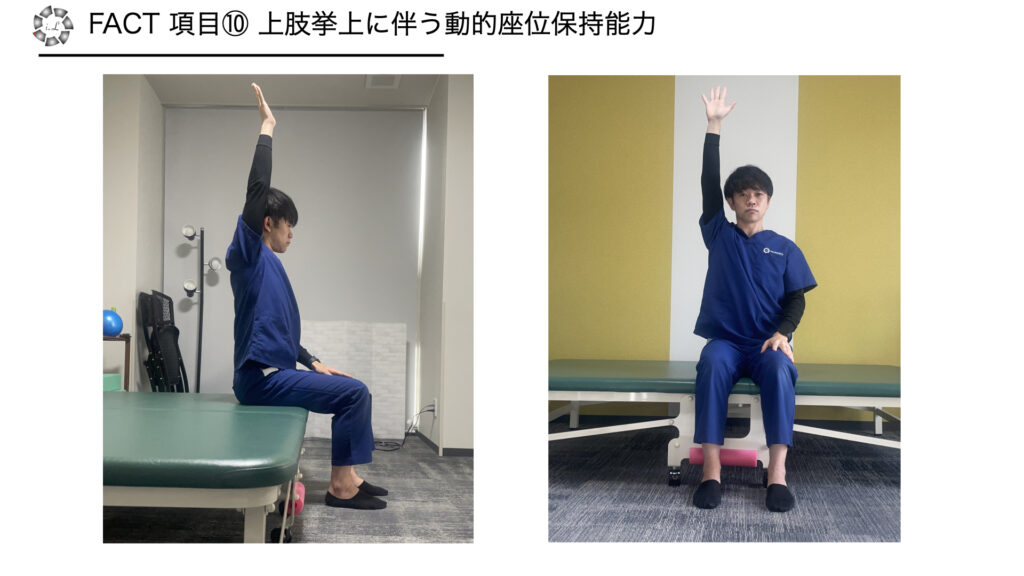
・方法:左右どちらか片側上肢を最大努力で挙上(肩関節屈曲)し、肩関節内外旋/内外転中間位で、上腕骨を床面に対し垂直位まで上げることができる
※もう少しで上がりそうでも、完全に垂直位でなければ不可と判定
※肩関節自体に障害を有している場合は、体幹完全伸展位で骨盤前傾、両肩甲骨内転の反応が出現するかで判定
・採点
0点 不可
3点 可能
MCID (臨床的意義のある最小変化量)
FACTのMCIDは4点です。
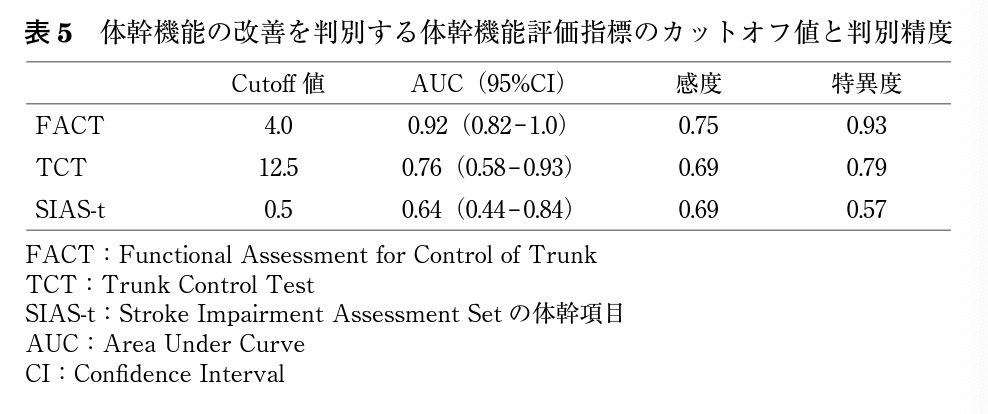
急性期脳卒中者における治療効果を判定する評価指標としてFACT ,TCT ,SIAS-tの反応性及びMCIDを検討した研究があります(菅 博貴 他 2020)。
その結果、FACTがTCTやSIAS-tに比べ体幹機能の変化が捉えやすい、予測能が高い、天井効果が得られにくいことから、体幹機能への介入効果を判定することに優れている体幹機能評価指標であることが示唆されています。
また、FACTのMCIDは4点であったため、急性期脳卒中者では約3週間の理学療法介入にてFACTの点数4点以上であった場合、体幹機能が改善したことを示すことが示唆されました。
FAQ(よくある質問)
Q. FACTとSIAS・TCTの違いは何ですか?
A. SIASの体幹項目は静的な保持能力が中心であり、TCTは寝返りなどの基本動作を含みますが「機能」と「能力」が混在しています。対してFACTは、リーチやお尻歩きなど、実際の生活動作や治療場面に直結する動的な体幹機能を詳細に評価できる点が最大の違いです。
Q. 検査にかかる時間はどのくらいですか?
A. 特別な機器を使用せず、慣れれば5分以内ですべての項目を測定可能です。患者さんの負担が少なく、日々の臨床で経時的な変化を追うのに適しています。
Q. FACTの満点とMCID(臨床的意義のある最小変化量)は?
A. 全10項目×各2点の20点満点です(一部項目は0/1点、0/3点等の配点あり)。急性期脳卒中患者におけるMCIDは4点と報告されており、4点以上の変化があれば「臨床的に意味のある改善」と判断できます。
Q. どのような姿勢で測定しますか?
A. 基本的に、両足底が床に接地した端座位姿勢で行います。座面の高さは40〜45cm程度の治療台やベッドを使用し、クッションなど沈み込みやすい座面は避けて統一することが望ましいです。
Q. どのような患者さんに適応がありますか?
A. 主に脳卒中(脳梗塞・脳出血)片麻痺患者さんを対象として開発されました。発症早期から維持期まで幅広く使用でき、特に歩行獲得に向けた体幹機能のスクリーニングとして有用です。
執筆者情報
大上祐司(おおうえ ゆうじ)
NEUROスタジオ大阪 施設長 / 理学療法士

主な研究業績
2019年 ボバースジャーナル42巻第2号 論文発表(2編)
『Sit to Walkの効率的な運動遂行を獲得するために臨床推論を行い改善が得られた1症例』
『被殻出血後7ヶ月経過し、屋外歩行自立に向けて挑戦した1症例』
研修会受講歴
2018年 イギリス海外研修参加(脳卒中治療技術)
2019年 イギリス海外研修参加(最新エビデンス習得)
継続的な国内外研修会参加によるスキルアップ
あわせて読みたい
参考文献
- 臨床的体幹機能検査(FACT)の開発と信頼性
奥田 裕 他 (2006)
https://www.jstage.jst.go.jp/article/rika/21/4/21_4_357/_article/-char/ja/ - 急性期脳卒中患者におけるFunctional Assessment for Control of trunk(FACT)の反応性及び臨床的意義のある最小変化量の検討
菅 博貴 他 (2020)
https://www.jstage.jst.go.jp/article/rigaku/47/1/47_11634/_article/-char/ja/ - Assessing motor impairment after stroke: a pilot reliability study(脳卒中後の運動障害評価:パイロット信頼性研究)
Collin C, Wade D (1990)
https://jnnp.bmj.com/content/53/7/576 - Understanding diagnostic tests 3: Receiver operating characteristic curves
A K Akobeng (2007)
https://pubmed.ncbi.nlm.nih.gov/17376185/

